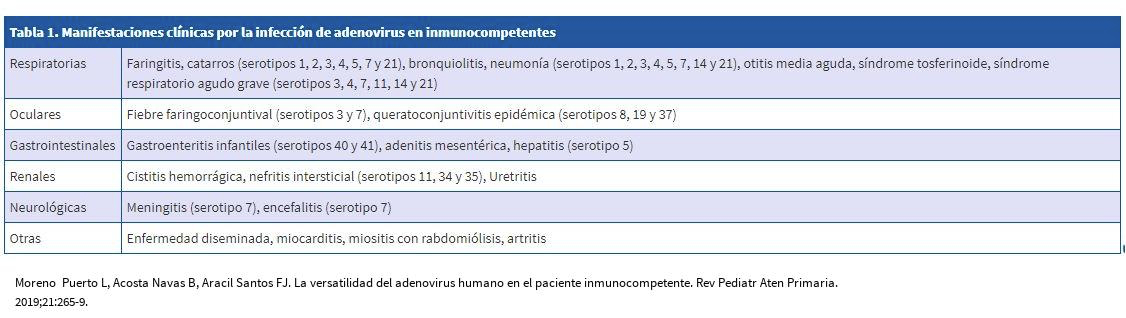
IBUPROFENO Y PARACETAMOL o la absurda historia de mistagogia
Dícese de la Mistagogia a la iniciación en los misterios de una nueva cultura. Por tanto, al acercarnos a este tema, ¿estamos hablando de una mistagogia, de una experiencia mistagógica, que como cualquier cultura en la que uno crece y como toda religión heredada luego resulta difícil abandonar? Hoy este artículo es para vosotros padres, ya que los seres humanos somos seres de costumbres, independientemente de que estas costumbres tengan o no sentido.
Ya hemos hablado de los antitérmicos y de que no se deben de alternar en la infancia (salvo que sea necesario), etc. Aunque sea un clásico en el tratamiento de la fiebre, alternar antitérmicos no es conveniente. Y no es porque no sean efectivos: de hecho, si administramos dos antitérmicos juntos, el efecto de uno se suma al del otro y el resultado es mayor, por lo que el niño estará con menos fiebre, pero los efectos tóxicos se suman.
No se trata la fiebre, sino los síntomas
¿Por qué no tiene sentido que se dispense o recete a la población general paracetamol de 1 g e ibuprofeno de 600 mg?
El ibuprofeno (600 mg) y el paracetamol (1 g) son los protagonistas de esta historia absurda que nos ilustra más sobre la naturaleza humana que sobre la farmacología. Durante muchísimo tiempo, las farmacias han vendido medicamentos que legalmente necesitaban receta sin solicitarlas. En ese sentido, entre los fármacos más populares que se servían al margen de la ley se encontraban el ibuprofeno de 600 mg y el paracetamol de 1 g. A pesar de que se han recetado y vendido con alegría y desparpajo para los dolores leves y moderados, tanto el paracetamol de 1 g como el ibuprofeno de 600 mg están totalmente desaconsejados para la población general.
Existen 8,5 millones de usuarios que reciben dosis diarias de ibuprofeno superiores a las recomendadas y que sólo se dispensan dosis de 400 mg para el 4,8% de los casos de dolor leve-moderado. De hecho, España es un caso raro en este sentido. En la mayoría de los países europeos, el ibuprofeno que se receta/dispensa es el de 400 mg. Además, en otros países, el ibuprofeno de 600 mg directamente no existe.
- Se sabe desde hace muchos años que estas cantidades de dichos principios activos incrementan el riesgo de efectos adversos sin que al mismo tiempo supongan una evidente mejora en sus efectos terapéuticos más demandados (principalmente analgésicos para dolores leves y moderados) en comparación con las presentaciones que no necesitan receta. En otras palabras, más dosis no tiene por qué significar mejor.
- En el caso del ibuprofeno de 600 mg, se incrementa el riesgo de efectos adversos gastrointestinales, cardiovasculares y de infecciones, sin que ello tenga que suponer una mejora evidente en sus efectos contra el dolor, la fiebre y la inflamación.
- En el caso del paracetamol, se incrementa el riesgo de toxicidad en el hígado, especialmente cuando se alcanza la dosis de 4 gramos al día
Todos los fármacos poseen lo que se denomina “ventana terapéutica”, que es el rango de concentración del principio activo que permite aportar efectos beneficiosos con una baja o nula probabilidad de provocar efectos tóxicos o letales.
En este sentido, tanto el ibuprofeno de 400 mg como el paracetamol de 650 mg son las dosis óptimas para la población general, las presentaciones más seguras y las que, con mayor probabilidad, van a ser útiles. Además, son precisamente estas presentaciones de medicamentos las que no necesitan receta y se pueden seguir solicitando en la farmacia sin ningún problema.
El ibuprofeno de 600 mg y el paracetamol de 1 g. Deberían recetarse y dispensarse para ciertos pacientes que padecen enfermedades concretas (artritis reumatoide, artrosis, dolor más intenso…) y para las que en ellos sí está indicado una mayor dosis. Nunca para un dolor de cabeza leve y pasajero.
Así que o acudimos al médico para pedir la receta o se conforma con un ibuprofeno de 400 miligramos o un paracetamol de 650 o 500, que se seguirán vendiendo con normalidad.

 De forma común tendemos a ponerlo con la punta hacia adentro. No hay una respuesta clara al respecto. En el año 1991 la revista Lancet, muy prestigiosa a nivel médico y con gran nivel de impacto científico, publicó un pequeño estudio en el que se solicitaba a 100 pacientes que se colocaran un supositorio de una u otra forma. En el 98% de los casos en que se introdujo por el extremo romo, el supositorio se retuvo mejor y no hubo necesidad de empujar el supositorio con el dedo. En cambio, la
De forma común tendemos a ponerlo con la punta hacia adentro. No hay una respuesta clara al respecto. En el año 1991 la revista Lancet, muy prestigiosa a nivel médico y con gran nivel de impacto científico, publicó un pequeño estudio en el que se solicitaba a 100 pacientes que se colocaran un supositorio de una u otra forma. En el 98% de los casos en que se introdujo por el extremo romo, el supositorio se retuvo mejor y no hubo necesidad de empujar el supositorio con el dedo. En cambio, la